«Важен любой мотив»: как в Петербурге собирают кровь для онкобольных
18 июля 2016 | 13:45Решение о трансфузии, или переливании крови, является одним из самых важных и ответственных для врача: ведь, как правило, речь об этом идёт, когда жизнь и здоровье пациента действительно находятся под угрозой. Корреспондент «Диалога» побывал в Городской клинической больнице №31, где находится крупнейший в Петербурге центр переливания крови, и узнал, насколько востребовано и безопасно донорство сегодня, и каждый ли может «пожертвовать» свою кровь.
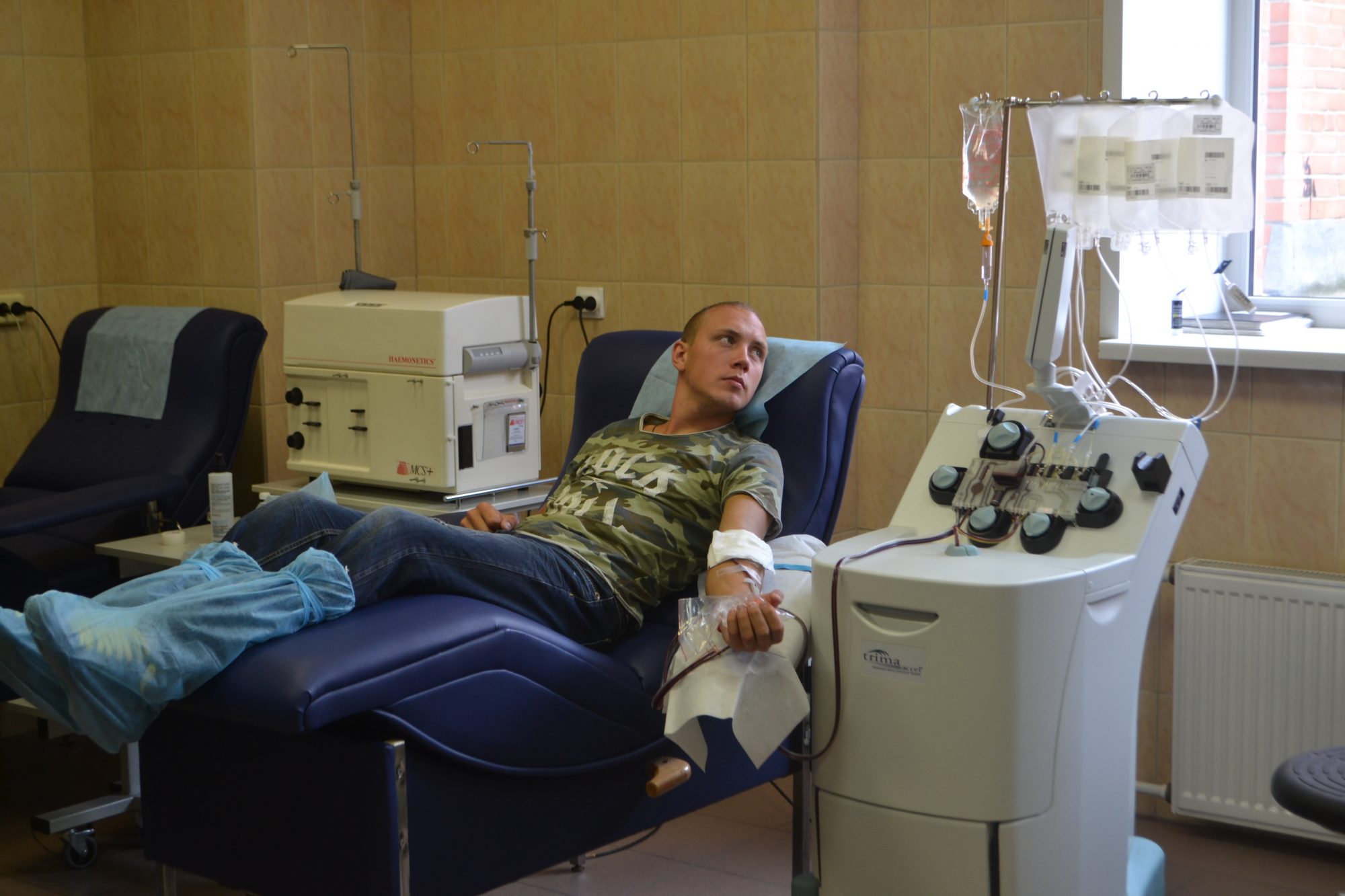
Отделение специализируется на обеспечении современными компонентами крови пациентов онкогематологического профиля во время проведения химиотерапии и трансплантации костного мозга. Ежегодно для этих целей производится более 4000 доз эритроцитарной взвеси, 2500 лечебных доз тромбоконцентрата и свежезамороженной плазмы. И если потребность в крови среди пациентов осталась на прежнем уровне, а, может, и возросла (по словам главного врача больницы Анатолия Рывкина, ежегодно клиника переливает 3-4 тысячи литров крови), то процедура забора, хранения и передачи крови больному качественно изменилась.
«Сегодня цельная кровь не переливается – переливаются только её отдельные компоненты при их недостатке в организме реципиента, либо в ходе лечения как заместительная терапия (например, на фоне проведения химиотерапии). К крови предъявляются очень серьезные требования, чтобы не допустить инфицирования», — сказал Рывкин.
Действительно, в клинике донорская кровь проходит тщательный отбор, причем с самых начальных этапов – появления потенциального донора. Об этом рассказала заведующая отделением переливания крови больницы Светлана Трофимова.
«К донорству надо готовиться. Если хочешь стать донором, нужно прочитать определённую литературу, не пить за двое суток до сдачи крови алкоголь, хорошо выспаться накануне, не есть жареного и жирного, прийти с хорошим настроением и самочувствием», — отметила она.
Последний критерий очень важен: больница даже отказалась от доноров-родственников, которые, пообещав сдать кровь, уже не могут отступить, хотя порой это необходимо. Донорство, заметила Трофимова, не должно вредить, именно поэтому людям с плохим самочувствием следует воздержаться от процедуры и вернуться позже – их помощь по-прежнему будет важна и нужна.
Итак, хорошее настроение и самочувствие – это, конечно, важно, но не является гарантией того, что «билет» в кресло донора будет выдан: врачи внимательно изучают анкеты, заполненные донорами, которые содержат вопросы о наличии контактов с инфекционными больными, свежих татуировок и других потенциально опасных факторах. Кроме того, подчеркнула заведующая отделением, существует единая база данных доноров, что позволяет избежать риска донорства людей с какой-либо инфекцией. «Предупредить» медиков могут и в санэпидстанции, заявив об эпидемии в определённой организации. Анкета, однако, также не является конечным этапом «зелёного коридора» донорства: будущие доноры должны быть осмотрены врачом отделения переливания крови, который, по словам Трофимовой, будучи опытным в этой области, по поведению человека может определить, насколько он надёжен и не слукавил ли в анкете. Благо, отметила она, дефицита в донорах сейчас нет – хотя критерии и становятся строже, а безопасность, соответственно, выше.
В процессе кроводачи медсестры у донора берут пробирки-спутники, кровь из которых отправляют на тестирование по четырём параметрам: наличию гепатитов В и С, ВИЧ-инфекции и сифилиса. Прошедшая «экзамен» кровь может быть выдана.
«Случаи переливания инфицированной крови крайне редки, и, как правило, каждый такой случай разбирает вся страна – это огромное ЧП. Обычно это случается, когда нарушены технологии. Всё это «написано жизнями людей». Перед тем, как дойти до пациента, кровь проверяется на нескольких уровнях», — сказал главврач больницы.
Сразу ли кровь поступает к пациенту? Зависит от показаний. Если компоненты донорской крови в оперативном порядке не требуются, то они отправляются на хранение. «Срок годности» компонентов крови различается. Самые «короткоживущие» – тромбоциты – хранят строго не более пяти дней. Современные условия заготовки позволяют хранить эритроциты в течение 42 дней, а плазму (в замороженном виде) – до трёх лет.
Дефицита в крови, заверили Трофимова и Рывкин, у больницы нет, другое дело – всегда ли необходима трансфузия? По словам специалистов, она имеет побочные эффекты, такие как, например, повышение температуры тела или аллергические реакции, которые, однако, бывают редко и внимательно прослеживаются и минимизируются с помощью сопутствующей терапии. Больница опирается на персонифицированную медицину, то есть индивидуальный подход к каждому пациенту, поэтому назначает переливание только при наличии соответствующих показаний.
«Переливание крови в нашей больнице осуществляется после индивидуального подбора. Наша медицина «адресная», то есть мы лечим конкретного больного с конкретным вариантом болезни и на фоне его особенностей. Для него подбираем конкретную терапию. Мы действуем на основании имеющегося стандарта, но модифицируем его под конкретного человека. Это требует определённых затрат и позволяет добиться результата с минимальными осложнениями», — отметил главврач Анатолий Рывкин.
Светлана Трофимова напомнила, что предусмотреть все возможные исходы переливания невозможно. Если пациент может обойтись без трансфузии, то её лучше не назначать – здесь действует принцип любой операции как вмешательства в организм человека. Переливание крови – очень ответственное решение, к которому приходит не один лечащий врач, а целый консилиум, обязательно с участием заведующей отделением.
«Наш основной принцип – «не навреди». Мы имеем дело с больными людьми, которым нужно помочь. Мы бы с удовольствием помогали всем добрым словом, ласковым взглядом, но часто этого недостаточно – требуются медикаменты. Мы лечим, и положительный эффект гораздо выше возможных побочных эффектов. Риск сведен к минимуму. Существуют очень подробные, чёткие и строгие алгоритмы переливания крови. Всё проходит под наблюдением врача и контролем лаборатории», — сказал главный врач больницы.
Непосредственно перед переливанием, рассказала Трофимова, врачи (к слову, трансфузией может заниматься не каждый врач, а только получивший специальную квалификацию) перепроверяют группу крови донора и реципиента (хотя группа крови донора указана на пакете, а группу крови реципиенту определили при поступлении) и выполняют пробы на совместимость крови донора и пациента – сначала в специализированной лаборатории, затем у постели больного. Одна из них — так называемая проба «на плоскости»: на специальную пластинку помещают каплю сыворотки больного и планируемые (готовые) к переливанию эритроциты, после чего смешивают и проверяют, не появились ли агрегаты, свидетельствующие о несовместимости. Наконец специалисты проводят так называемую «биологическую (прикроватную) пробу»: струйно вводят 10 мл (мм) крови больному, затем перекрывают капельницу и оценивают его состояние в течение трёх минут: от показателей пульса и давления – до неприятных ощущений. Такое тестирование делается трижды, после чего трансфузия может быть начата.
Сегодня специалисты больницы ставят перед собой задачу сформировать «донорский поток» из по-настоящему ответственных и здоровых доноров. Если больница испытывает дефицит крови определённой группы, необходимо, чтобы приходили доноры, удовлетворяющие этому пункту.
«Мы над этим работаем. Сейчас записаться на сдачу крови можно на сайте больницы; у нас есть специальная рубрика записи донора. Человек может выбрать время, в которое ему удобно прийти, и записаться, после чего на его электронную почту придёт уведомление о том, что он записан, и документы, которые лучше прочитать. Это памятка для доноров: как себя лучше вести, какие есть показания и противопоказания», — пояснила Трофимова.
Таким образом, больница избегает очередей, а также ситуаций, когда приходит донор с группой крови, которая уже в избытке.
В целом, отметил главный врач Анатолий Рывкин, больница №31 активно принимает участие в донорских акциях и организует кампании по привлечению населения к донорству. На этой неделе, например, сдавать кровь для маленьких пациентов больницы приехала мотоколонна байкеров – такие мероприятия тоже привлекают людей к вопросам донорства. Государство, по словам Рывкина, поддерживает службу крови, и стоящие у руля власти не прочь «поделиться» частицей, которая, возможно, спасёт чью-то жизнь. А вдруг больному достанутся компоненты, сделанные из крови губернатора? Донорство необходимо, поэтому не так принципиально, зачем человек идет сдавать кровь – ради доброго дела или двух выходных и «материального вознаграждения» от 1000 рублей. Важен любой мотив.
Подготовила Дарья Веркулич / ИА «Диалог»









